Нейролептики (антипсихотики)
Нейролептики — это лекарственные препараты, восстанавливающие дисбаланс дофамина в мезокортикальном, мезолимбическом, нигростриарном и тубероинфундибулярном путях головного мозга, вызывающий психотические состояния. По этой причине препараты данной группы также называют антипсихотиками. Нейролептики воздействуют на дофаминергическую систему таким образом, что устраняют психотическую симптоматику — в первую очередь, обманы восприятия (слуховые, зрительные, тактильные галлюцинации), бред и психомоторное возбуждение.
Содержание:
- Поколения нейролептиков
- Механизм действия
- Побочные действия
- Список препаратов
- Перспективные разработки
Лечение нейролептиками назначается при психотических состояниях, возникающих на фоне заболеваний, например: шизофрении, шизоаффективного расстройства, биполярного аффективного расстройства, маний различной этиологии, депрессий, поражений головного мозга (например, ЧМТ, инсульт), неврологических заболеваний (например, эпилепсия, болезнь Паркинсона), деменции. Лечение антипсихотиками, как правило, длительное. В зависимости от заболевания, курс приема нейролептиков может длиться от 3 лет, при наличии хронического заболевания — принимаются пожизненно.
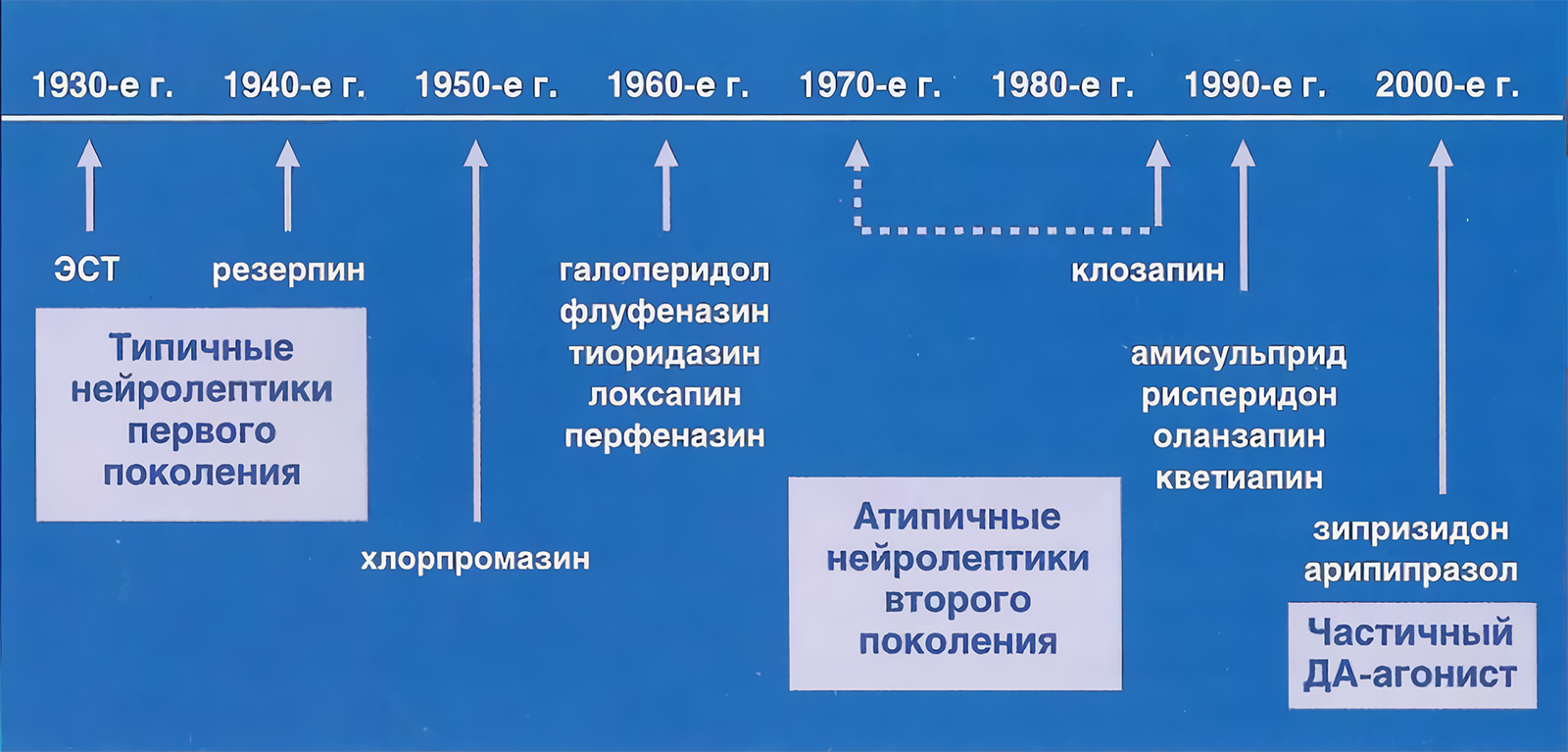
Поколения нейролептиков
Ведущая классификация нейролептиков основана на их химическом строении и терапевтическом механизме действия. Она включает три поколения антипсихотических препаратов:
- нейролептики первого поколения (типичные нейролептики);
- нейролептики второго поколения (атипичные нейролептики);
- нейролептики третьего поколения (нейролептики нового поколения).
Типичные нейролептики являются производными химических соединений — тиоксантена, фенотиазина, бутерофенона; атипичные нейролептики — производные 1,4-дибензодиазепина, замещенного бензамида и иного химического строения; нейролептики нового поколения — частичные агонисты дофаминовых рецепторов. Антипсихотики первого поколения быстро и эффективно снимают психотические состояния, но обладают выраженными непрофильными действиями, в отличие от антипсихотиков второго и третьего поколения. Нейролептики нового поколения имеют инновационный от предшествующих поколений механизм действия.
Нейролептики первого поколения (типичные)
Типичные нейролептики принято делить на три типа по механизму воздействия на рецепторы, обуславливающему антипсихотический эффект, — на слабые, средние и сильные. Слабые антипсихотики имеют низкий аффинитет к дофаминовым рецепторам и высокий к гистаминовым, мускариновым и α-адренергическим. Сильные, напротив, активно связываются с рецепторами дофамина и имеют низкий аффинитет к мускариновым и α-адренергическим рецепторам.
Нейролептики первого поколения отличаются выраженным антипсихотическим эффектом. Впрочем, они могут подходить не всем пациентам по причине отсутствия отклика на лечение (примерно у 3 из 10 пациентов с шизофрений не купируется позитивная симптоматика) или вследствие возникновения побочных эффектов — нарушений сознания, дистонии, тремора конечностей, поздней дискинезии.
Нейролептики второго поколения (атипичные)
Как правило, при назначении лечения нейролептиками отдается предпочтение препаратам второго поколения. Атипичные антипсихотики блокируют дофаминовые рецепторы избирательно, тем самым снижая риск развития экстрапирамидальных расстройств. Помимо этого, в отличие от типичных нейролептиков, они обладают дополнительными терапевтически значимыми положительными эффектами:
- сглаживают негативную симптоматику;
- снижают риск развития легких когнитивных нарушений;
- реже вызывают экстрапирамидные расстройства;
- не способствуют возникновению поздней дискинезии.
Некоторые атипичные антипсихотики снижают суицидальные тенденции в период ремиссии за счет, например, седативного эффекта; другие — позволяют справиться с беспокойством и бессонницей и, напротив, при вялости пациента подбираются нейролептики второго поколения, которые не вызывают сильного седативного эффекта
Нейролептики третьего (нового) поколения
Нейролептики третьего поколения имеют отличный от типичных и атипичных антипсихотиков механизм действия. Механизм препаратов первых поколений заключается в блокировании рецепторов, что, безусловно, помогает эффективно купировать острые и длительно протекающие психотические состояния, проводить поддерживающее лечение. Однако резидуальная симптоматика, индивидуальный профиль побочных эффектов и некоторые трудности в подборе подходящего конкретному пациенту препарата не позволяют им стать эталоном лечения психозов.
Принцип действия нейролептиков нового поколения заключается в частичном агонизме к D2- и D3-дофаминовым рецепторам, которые являются более слабым синтетическим аналогом дофамина. Прием таких препаратов позволяет пациентам редуцировать негативную симптоматику, когнитивные нарушения, неврологические, метаболические, эндокринные и иные нарушения, эффективнее восстанавливать способность к самостоятельной жизни. Иными словами, нейролептики последнего поколения обладают расширенным спектром терапевтической эффективности, улучшенным профилем безопасности и переносимости.
Принцип частичного агонизма антипсихотиков нового поколения является инновационным механизмом, позволившим вывести лечение шизофрении на новый уровень за счет достижения следующих эффектов:
- эффективность снятия позитивной симптоматики сопоставима с нейролептиками первого и второго поколений;
- эффективность достигается за счет воздействия на рецепторы «ослабленного» дофамина, а не путем блокирования рецепторов;
- терапевтическая эффективность в отношении негативной симптоматики определяется мягкой декомпенсацией нейротрансмиссии в дофаминергической системе (недоступный эффект для антипсихотиков перового и второго поколений);
- риск возникновения экстрапирамидных симптомов (ЭПС) сведен к минимуму или, как правило, отсутствует;
- имеют значительно улучшенную переносимость.
Антипсихотики третьего поколения представлены несколькими препаратами. Первый из них начал применяться с 2002 года (Арипипразол), последующие — с 2015 года (например, Брекспипразол, Карипразин). Естественно, список новейших нейролептиков будет расширяться, но необходимо знать, что Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) обозначает механизм их действия как «неизвестный».
Механизм действия нейролептиков
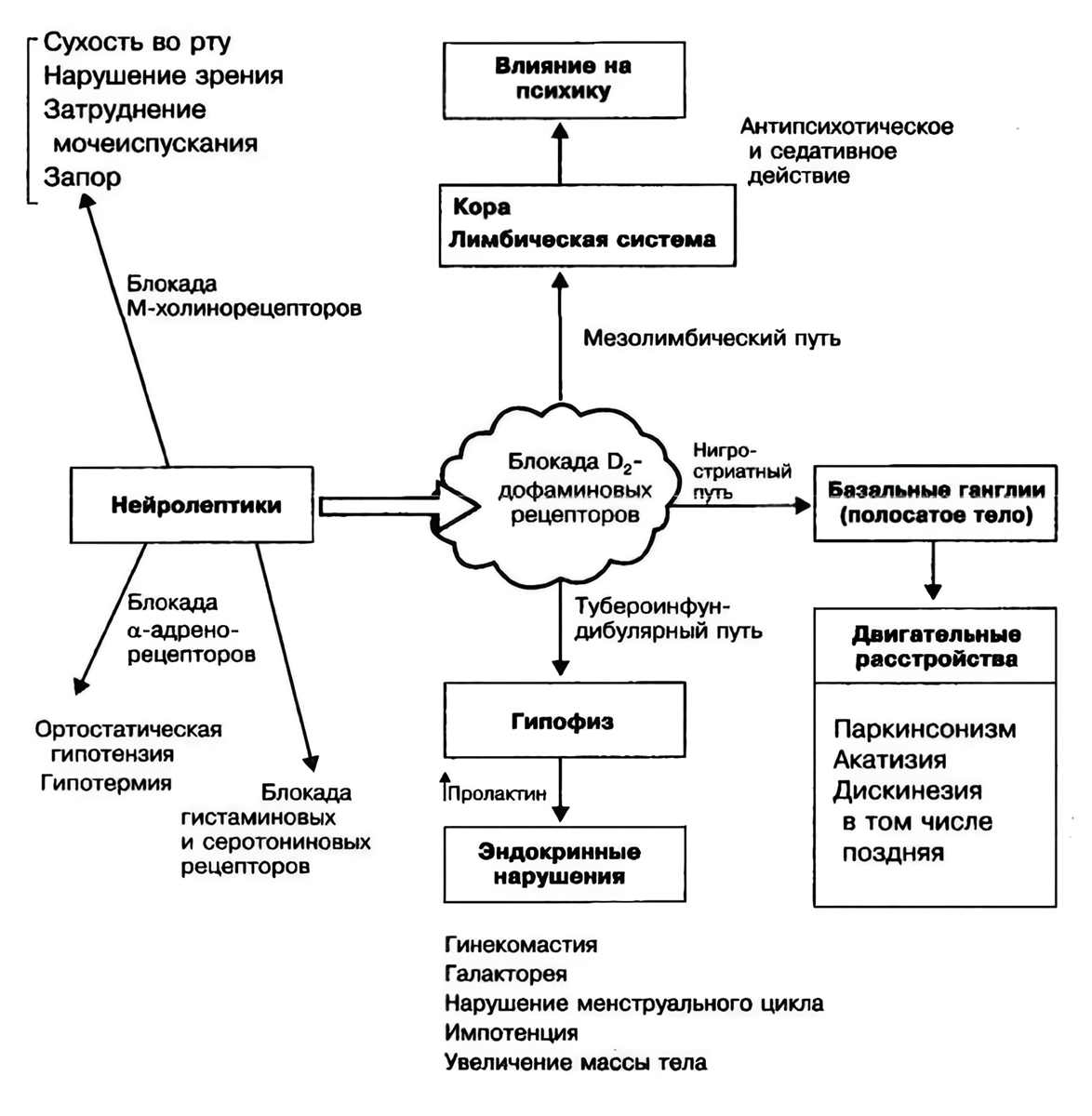
Терапевтический механизм действия нейролептиков связан с купированием повышенной дофаминовой активности в мезолимбическом пути, одном из дофаминергических нервных путей. Мезолимбический путь связывает черную субстанцию и вентральную область покрышки ГМ со структурами лимбической системы. Этот путь отвечает за процессы в организме, связанные с нейроэндокринной регуляцией, эмоциями, памятью, способностью к обучению и переживанию удовольствия. Помимо этого, данная система частично отвечает за контроль начала двигательных реакций и их аффективных вариаций.
Блокада дофаминовых рецепторов
Повышенный уровень дофамина в мезолимбическом пути становится причиной психотических состояний и продуктивной симптоматики (например, галлюцинаций, бреда, активного проявления тревожных состояний). Типичные нейролептики, снижая активность дофамина посредством блокирования более чем 65% D2-рецепторов, редуцируют позитивную психотическую симптоматику.
Длительная блокада D2-рецепторов в мезолимбических структурах приводит к повышению чувствительности рецепторов или увеличению их количества, попыткам нейронов восстановить межсинаптические связи. В связи с чем возникает гиперчувствительность к дофамину и потенциальная опасность развития психоза даже при незначительном увеличении уровня нейромедиатора. Психоз «гиперчувствительности» (позитивная симптоматика) может быть спровоцирован употреблением алкоголя, табакокурением и иными увеличивающими дофамин веществами, в том числе лекарственными препаратами.
Частичная блокада дофаминовых рецепторов
Некоторые атипичные нейролептики, которые блокируют 2D-дофаминовые рецепторы частично, имитируют нейротрансмиттер в его «ослабленной форме». Таким образом, механизм действия антипсихотиков второго поколения связан с «мягкой» коррекцией уровня дофамина, которая способствует умеренной редукции позитивных симптомов и снижает риски возникновения непрофильных эффектов.
Лечение нейролептиками второго поколения снижается риск возникновения ангедонии, гиперпролактинемии, психозов гиперчувствительности, поздней дискинезии и экстрапирамидных расстройств. Однако препараты все же не лишены побочных эффектов, в частности, при их приеме сохраняется норадреналиновая активность в черной субстанции, способная вызвать развитие акатизии (внутреннее беспокойство, стремление к двигательной активности) при длительном приеме.
Блокада серотониновых 5-НТ2А-, 5-НТ1А-, 5-НТ2С-рецепторов
Механизм действия другой группы атипичных нейролептиков связан со способностью связываться с серотониновыми 5-НТ2А-рецепторам, опосредовано воздействуя на уровень дофамина. 5-НТ2А-рецепторы связывают серотониновую и дофаминовую систему, а их блокировка приводит к снижению активности дофаминового нейрона напрямую и опосредовано, за счет снижения выброса ГАМК.
При повышении уровня серотонина 5-HТ1А-рецепторы, отвечающие за саморегуляцию серотонинового нейрона, тормозят свою активность. Посредство этого прекращается воздействие серотонина на 5-НТ2А-рецепторы и снижается активность дофаминового нейрона. Аналогичного, но «мягкого» эффекта, можно добиться за счет агониста, имитирующего воздействие серотонина на 5-HТ1А-рецепторы.
Некоторые антипсихотики второго поколения блокируют серотониновые 5-НТ2С-рецепторы, увеличивая уровень дофамина и снижая серотонин. Возникающие при этом процессы в промежуточных ГАМК-нейронах позволяют снизить выработку дофамина. По такому же принципу работают препараты, воздействующие на α2-адренорецепторы (аналоги 5-HТ1А-рецепторов). Их блокада антипсихотиком приводит к выбросу норадреналина, угнетая его обратный захват и, соответственно, повышая его активность.
Мультирецепторная блокада
Нейролептики третьего поколения обладают свойством мультирецепторной блокады, воздействуя на дофаминовую, серотониновую, холинергическую, адренергическую и иные системы, связанные с возникновением психотических состояний. Они обладают расширенным профилем терапевтического эффекта, купируя позитивную симптоматику и редуцируя негативную; непрофильные эффекты в клинической практике возникают крайне редко.
Побочные действия нейролептиков
При лечении антипсихотиками может возникнуть нейролептический синдром. Экстрапирамидные расстройства синдрома выражаются в гипо- или гиперкинетических нарушениях. Первые характеризуются снижение двигательной активности, скованностью мышечного скелета, тремором конечностей, проблемами с удержанием равновесия; вторые — тремором, непроизвольно возникающими движениями, подергиванием мышц, спазмами жевательной мускулатуры, скованностью движений, замедленной речью, двигательной активностью. Обычно нейролептический синдром включает как гипо-, так и гиперкинетические нарушения.
При нейролептическом синдроме спазмы мышц носят приступообразный характер. Обычно они затрагивают лицевую и мускулатуру шеи — сокращаются мышцы губ, языка, челюстей, глаз, глотки, горла. В некоторых случаях появляются вегетативные нарушения, вплоть до возникновения обморочных состояний.
Беспокойство, двигательная активность
Помимо экстрапирамидных расстройств, на фоне приема нейролептиков могут возникать явления акатизии:
- тревога, беспокойство;
- возбужденное состояние;
- эмоциональное безразличие;
- нарушения сна, бессонница;
- чувство неусидчивости;
- «беспокойство в ногах»;
- потребность двигаться.
Поздняя дискинезия
Если лечение нейролептиками проводится достаточно долго (от 2 лет), возникает риск развития поздней дискинезии. Она выражается в непроизвольных движениях губ, языка, мимики, конечностей, которые не поддаются контролю.
Расстройства вегетативной нервной системы
Нарушения со стороны вегетативной нервной системы могут проявляться в постуральной гипотензии (падение артериального давления во время принятия вертикального положения), дизурических расстройствах (болезненное, затрудненное мочеиспускание), расстройствах ЖКТ (поносы, запоры), повышенной потливости, увеличении массы тела, ухудшении зрения, нарушениях работы сердечно-сосудистой системы.
У женщин может развиться дисменорея (при повышении пролактина в крови), нарушиться цикл, возникнуть проявления псевдогермафродитизма; у мужчин — гинекомастия, снижение либидо, задержка эякуляции, галакторея (выделение молока из молочных желез), гирсутизм (избыточный рост волос). В редких случаях появляется повышенная чувствительность кожных покровов к солнечному свету и ультрафиолетовым лучам, дерматиты, пигментация и аллергические реакции.
Тяжелые осложнения нейролептической терапии
В случаях, когда пациент не наблюдается у лечащего врача (не делает контрольных визитов, не уведомляет доктора об изменениях состояния здоровья, вызывающих тревогу и опасения, не следует рекомендациям по контрольно-диагностическим мероприятиям) имеется риск развития тяжелых осложнений нейролептической терапии, например:
- аллергических реакций;
- токсических реакций;
- гепатитов;
- патологии органа зрения;
- нарушения биохимии крови.
Помимо этого, при лечении антипсихотиками существует риск развития психических расстройств (например, депрессии астенического типа), тяжелых нарушений сна, делирия (в категорию риска попадают пациенты с органической патологией ЦНС, пожилые люди, дети), эпилептиформных припадков.
Список препаратов нейролептиков
В зависимости от случая (интенсивности проявления той или иной психотической симптоматики; особенностей течения заболевания), состояния здоровья, противопоказаний и иных важных с точки зрения терапии факторов, подбираются нейролептические препараты. Их дозировки корректируются в процессе лечения, нередко происходит смена препарата, назначается симптоматическая терапия.
Нейролептики первого поколения
Среди типичных антипсихотиков, применяемых с целью быстрого купирования острых состояний, наиболее известными являются:
- галоперидол;
- флуфеназин;
- флупентиксол;
- хлопромазин;
- хлорпротиксен;
- левомепромазин;
- мелперон;
- перфеназин;
- зуклопентиксол;
- сульпирид.
Нейролептики второго поколения
Атипичные антипсихотики по причине улучшенного профиля действия применяются в качестве основной терапии при заболеваниях с психотической симптоматикой. В клинической практике наиболее широкое применение получили следующие нейролептики:
- амисульприд;
- арипипразол;
- клозапин;
- оланзапин;
- кветиапин;
- рисперидон;
- сертинадол;
- зипрасидон.
Нейролептики третьего поколения
К самым известным новейшим антипсихотикам, обладающим инновационным механизмом действия, относятся:
- арипипразол (первый, применяется с 2002 года);
- брекспипразол («модификация» арипипразола) и карипразин — применяются с 2015 года.
Перспективные разработки
В настоящее время разрабатываются антипсихотические препараты, которые не блокируют D2-рецепторы. Среди мишеней таких препаратов — метаботропные глутаматные рецепторы. Другие новейшие нейролептические препараты, также находящиеся в стадии испытаний, воздействуют на нейропептидную, ГАМКергическую, холинергическую и серотонинергическую рецепторные структуры. Все они демонстрируют эффективность в клинических испытаниях, однако их выход на рынок все еще остается вопросом времени.
Список использованной литературы
- Джонс П.Б., Бакли П.Ф. «Шизофрения. Клиническое руководство».
- Смулевич А.Б. «Лечение вялотекущей шизофрении».
- Снедков Е.В. «Атипичные антипсихотики: поиск решения старых и новых проблем».
- Краснов В.Н., Гурович И.Я., Мосолов С.Н., Шмуклер А.Б. «Стандарты оказания помощи больным шизофренией».
- Иванов С.В., Смулевич А.Б., Воронова Е.И. «Антипсихотик нового поколения карипразин в лечении шизофрении: спектр клинической эффективности и безопасности».
- Geddes J., Freemantle N., Harrison P., Bebbington P. «Atypical antipsychotics in the treatment of schizophrenia: systematic overview and meta-regression analysis».
- Jindal R.D., Keshavan M.S. «Classifying antipsychotic agents. Need for new terminology».
- Correll C.U., Rubio J.M., Inczedy-Farkas G. «Efficacy of 42 pharmacologic cotreatment strategies added to antipsychotic monotherapy in schizophrenia».
- Wang S.M., Han C., Lee S.J. «Investigational dopamine antagonists for the treatment of schizophrenia».
- К.С. Раевский. «Современные нейролептики: взаимодействие с системами нейротрансмиттеров мозга».